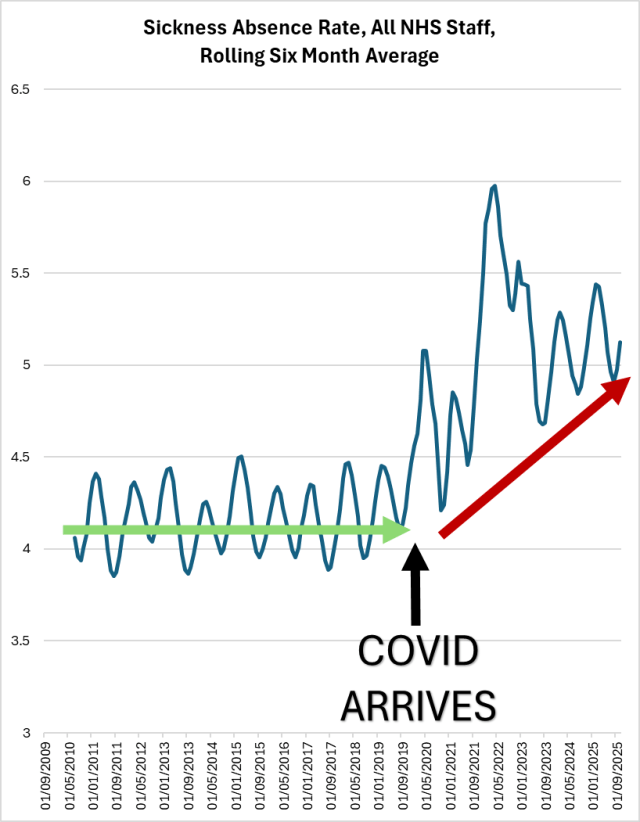
une tendance claire et documentée dans les données officielles de NHS England Digital : le taux d’absence pour maladie du personnel du NHS en Angleterre est resté significativement plus élevé après l’arrivée du COVID-19 qu’avant.
- Avant 2020 : le taux oscillait autour de 4 % (moyenne roulante à 6 mois entre environ 3,8 % et 4,5 %, avec des variations saisonnières classiques).
- Pic pandémique : forte hausse dès 2020, avec des pointes autour de 5,5–6 % (voire plus en point mensuel), liée aux infections COVID, à l’isolement obligatoire, au stress et aux burnouts.
- Post-COVID (2021–2025) : la courbe ne redescend pas au niveau pré-pandémique. Elle se stabilise plutôt entre 4,8 % et 5,5–6 % en moyenne roulante, avec des fluctuations (souvent plus hautes en hiver).
D’après les publications les plus récentes (jusqu’à fin 2025/début 2026) :
- En octobre 2025 : taux mensuel global à 5,7 % (hausse par rapport à septembre 2025 à 5,3 %, et plus haut qu’octobre 2024 à 5,4 %).
- En juillet 2025 : autour de 5,1 %.
- En septembre 2025 : 5,3 % (légèrement plus haut qu’en 2024 à la même période).
- En février 2025 : 5,3 % (encore élevé).
La moyenne roulante à 6 mois (comme sur ton graphique) lisse ces variations mensuelles et montre une tendance persistante à la hausse structurelle post-2020 : environ +15–25 % par rapport à la baseline pré-COVID (autour de 4 %). Le flèche rouge sur ton graphique pointe bien cette « nouvelle normalité » à un niveau plus élevé.
en France, on observe un phénomène similaire à celui du NHS en Angleterre : le taux d’absentéisme pour maladie du personnel hospitalier (et plus largement des soignants) est resté significativement plus élevé après la pandémie de COVID-19 qu’avant, même si les chiffres exacts varient selon les sources et le périmètre (public vs privé, hôpitaux vs médico-social, etc.).Voici un résumé basé sur les données les plus récentes (2024-2025, avec projections ou tendances pour 2025-2026) :
- Avant COVID (2017-2019) : Dans les hôpitaux publics, le taux d’absentéisme global (toutes causes, incluant maladie ordinaire, longue maladie, AT/MP) tournait souvent autour de 7-8 % en moyenne (parfois plus bas pour le personnel médical, plus haut pour le non-médical/soignant). Dans le secteur santé en général, c’était structurellement élevé (souvent >6 %), mais stable.
- Pendant et post-COVID : Forte hausse dès 2020-2021 (liée aux infections, isolements, stress, burnout, long COVID). Puis, contrairement à une stabilisation espérée, le niveau reste durablement plus haut :
- Dans les hôpitaux publics : progression entre 2019 et 2022 (effet « boomerang » post-crise : départs massifs d’infirmiers, surcharge sur les restants). Par exemple, certains CHU ou AP-HM ont vu des pics à 12-13 % en 2022, redescendant légèrement à ~10-11 % en 2024, mais toujours bien au-dessus du pré-COVID.
- Pour le personnel non médical/soignant : souvent 9-10 % ou plus en 2024-2025, contre 7-8 % avant.
- Dans les établissements médico-sociaux (ESMS) : 11,5 % en 2019 → pic à 13 % en 2020-2022 → retour progressif à ~11,5 % en 2023, mais encore élevé en 2024-2025 (parfois 13-14 % dans certains types comme les MAS).
- Secteur santé global : souvent cité >6-8 % en 2024-2025 (baromètres Ayming, Diot-Siaci, etc.), avec une hausse des arrêts pour santé mentale (risques psycho-sociaux, burnout), fatigue et troubles musculo-squelettiques, qui dominent les motifs post-COVID. Les absences de longue durée (>1-2 mois) ont bondi (jusqu’à +58 % en 5 ans dans certaines études globales).
- Tendances 2025-2026 :
- Le taux moyen en France (tous secteurs) est autour de 4,8-6 % en 2024-2025 (légère baisse ou stabilisation dans le privé, mais hausse dans le public/hospitalier).
- Pour la fonction publique hospitalière : souvent estimée à 9-10 % (la plus touchée parmi les fonctions publiques), avec une persistance
En résumé : comme au NHS, le COVID et ses injections ont provoqué un choc durable sur la santé et la disponibilité des soignants français. On n’est pas revenu à la « baseline » pré-2020 ; le nouveau plancher est plus haut (environ +15-30 % selon les sources), ce qui aggrave les tensions RH, les recours à l’intérim et la qualité des soins. Les rapports officiels (DREES, ATIH, CNSA) et baromètres privés (Ayming, Diot-Siaci, etc.) confirment cette « nouvelle normalité » persistante
Voici pourquoi : en se basant sur les statistiques du personnel du NHS lui-même, il est difficile d’éviter l’hypothèse selon laquelle les « vaccins contre la COVID » pourraient bien être le plus grand échec de santé publique de tous les temps.
Voici pourquoi : en se basant sur les statistiques du personnel du NHS, il est difficile d’échapper à l’hypothèse que les « vaccins contre la COVID » pourraient bien être le plus grand échec de santé publique de tous les temps.
Le graphique
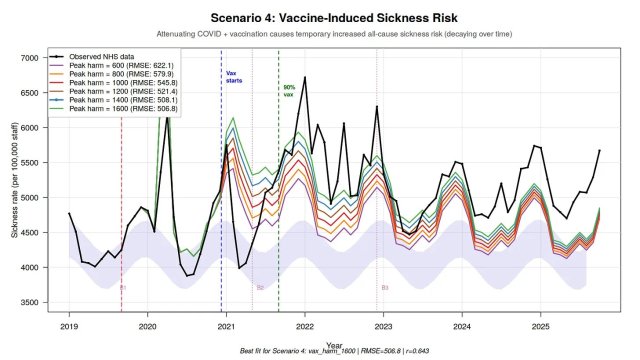
correspond exactement à un modèle alternatif (Scenario 4 : « Vaccine-Induced Sickness Risk ») publié début février 2026 sur un blog indépendant (openvaet.info, par un contributeur qui analyse les données NHS avec des scripts R). Il modélise l’hypothèse que la vaccination COVID-19 aurait provoqué un pic temporaire d’augmentation du risque de maladie globale (tous causes confondues) chez les vaccinés, avec un effet qui décroît ensuite dans le temps.Ce que dit ce modèle spécifique
- Il ajuste plusieurs courbes (peak harm de 600 à 1600 jours d’absence supplémentaires par 100 000 staff au pic) sur les données réelles de taux d’absence NHS (rolling 6-month average, comme ton premier graphique).
- Le « best fit » est pour un peak harm = 1600 (RMSE le plus bas ~506.8, corrélation r=0.643), ce qui suggère que les cohortes vaccinées auraient contribué à ~1600 jours d’absence extra par 100 000 staff au maximum, puis l’effet s’atténue.
- Le modèle place le début de l’effet vaccinal autour de fin 2020/début 2021 (ligne « Vax starts »), et attribue une partie de la hausse persistante post-2021 à cet effet « vaccine-induced » plutôt qu’à d’autres facteurs (long COVID, burnout, surcharge, etc.).

Ping: Une explosion de l’absentéisme pour maladie dans le secteur hospitalier depuis 2020/ incompréhensible pour la profession la plus vaccinée et donc … – Qui m'aime me suive…
Lorsque j’étais encore en activité, dans le service médicalisé , une des infirmières refusait absolument tout vaccin quel qu’il soit ,par preuve de lucidité certainement car elle avait conscience de la nocivité des injections qui sont sensées nous protéger.
J’aimeJ’aime
@ Femina Si au moins elles avaient fait bloc pour le refus de la VAXX Covid avec tous le soignants qui ont été sanctionnés cela aurai pu bloquer cette machine infernale.
J’aimeAimé par 1 personne
Oui, practically : « SI » !… J’y ai souvent pensé moi aussi.
J’aimeJ’aime
Oui practically, SI, seulement elle était la seule à refuser, ses collègues n’approuvaient pas mais se taisaient pour conserver leur emploi. Le chantage de la direction était puissant et dissuasif pour le personnel qui refusait la piquouse. Résultat….elle se prénommait Isabelle, elle a démissionné………….et s’est mis en libéral.
J’aimeAimé par 1 personne
Ben oui ma brave dame… c’et ça au final ne pas avoir de… cou***es… !
Bon en même temps, c’est pas le sujet !
Et si ‘ai bien compris, le sujet il est… en Angleterre… Le NHS c’est là-bas.
Et du coup on ne peut en aucune façon translater, les « systèmes de santé » des 2 pays tant fort différents !
J’aimeJ’aime